BẤT THƯỜNG HẬU MÔN – TRỰC TRÀNG (ARM): NHỮNG THÁCH THỨC TRONG CHẨN ĐOÁN TRƯỚC SINH
1.ARM là gì?
-Bất thường hậu môn – trực tràng (Anorectal Malformations – ARM), hay thường gọi là không lỗ hậu môn, là một nhóm dị tật bẩm sinh liên quan đến sự phát triển bất thường của:
Ống hậu môn
Trực tràng
Cơ vòng hậu môn
-Tần suất khoảng 1/3500 - 1/5000 trẻ sinh sống. Dù vậy việc chẩn đoán khá khó khăn với tỉ lệ tầm soát chỉ khoảng 15% trong tầm soát thường quy.
-Đây không phải là một bệnh đơn lẻ, mà là một phổ dị tật (spectrum):
Thể nhẹ: hậu môn lệch vị trí, hẹp hậu môn
Thể nặng: không có hậu môn, rò vào niệu đạo / âm đạo / cloaca
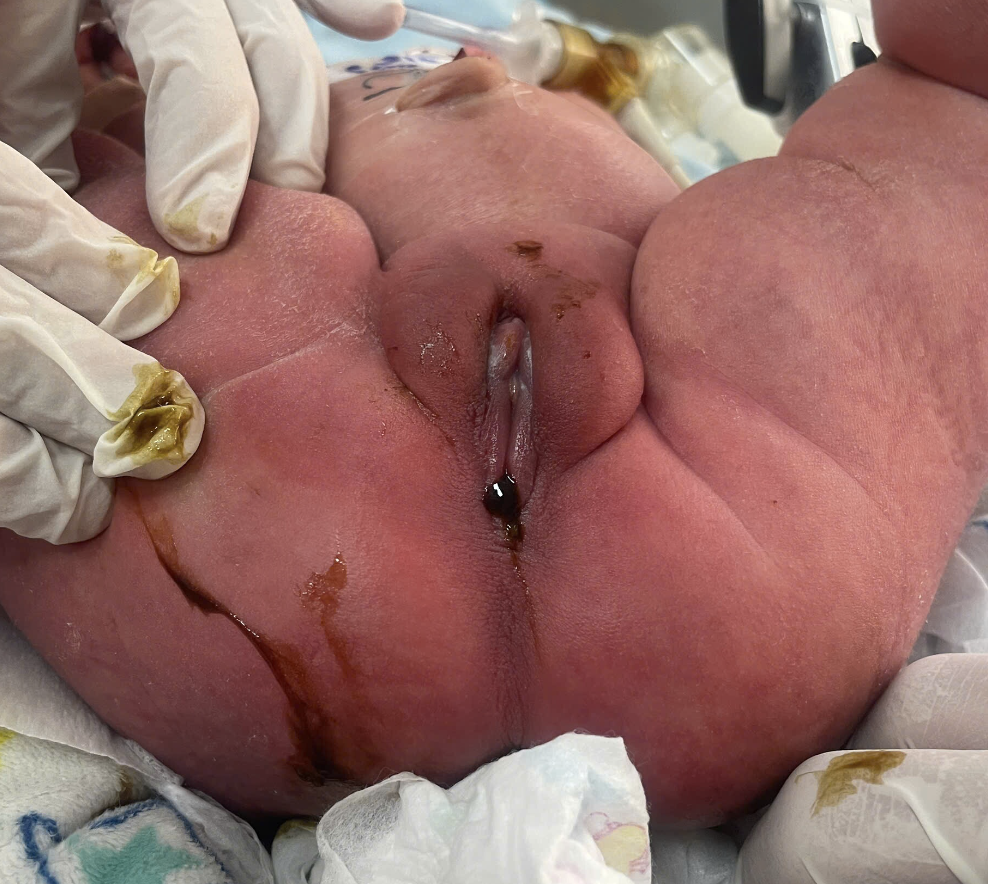
Hình 1: Một bé sơ sinh không lỗ hậu môn dạng thấp với dò trực tràng - âm đạo (có phân su ra từ âm đạo)
2. ARM thường đi kèm dị tật gì?
-Khoảng 50–70% trường hợp có dị tật phối hợp, thường nằm trong phổ:
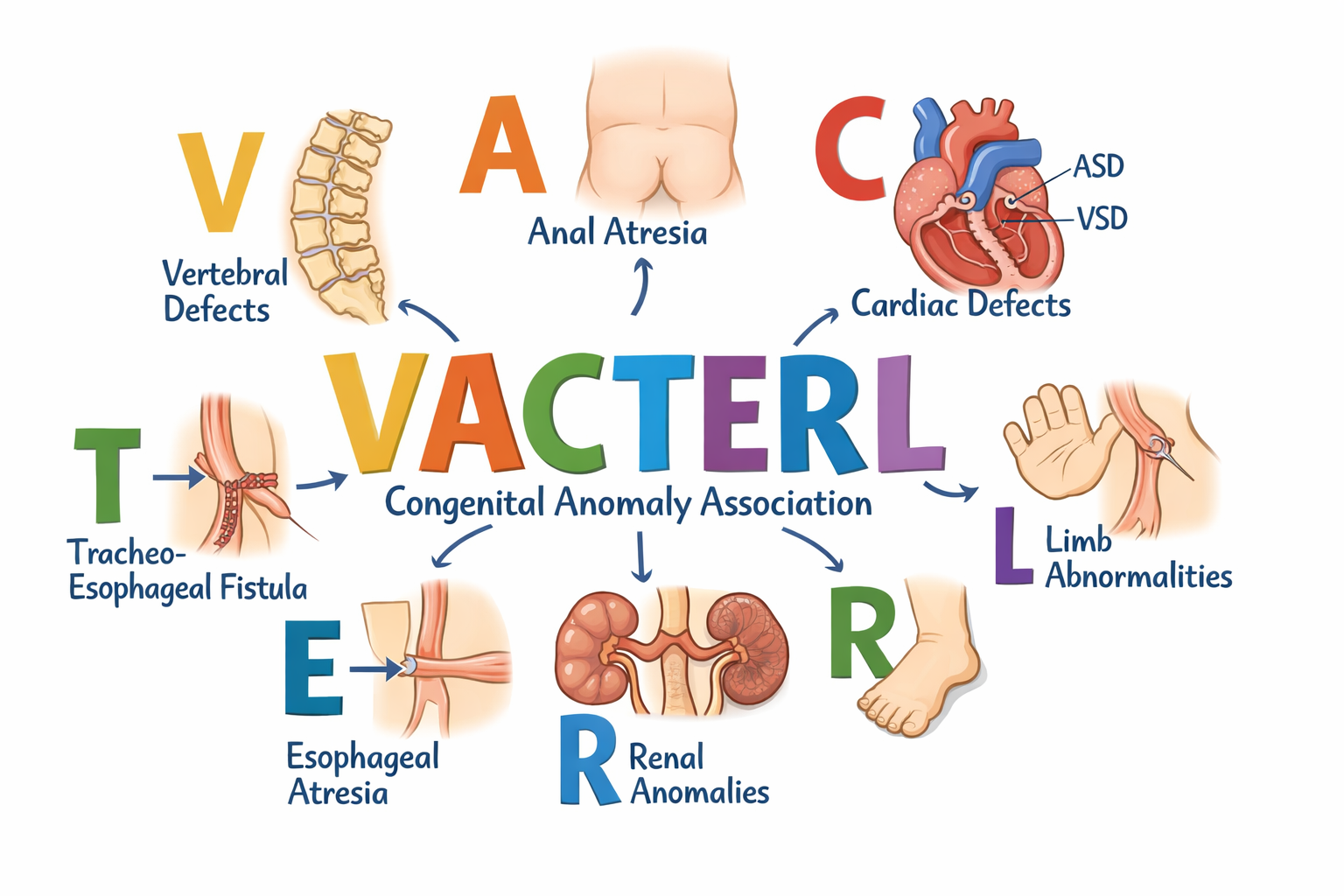
VACTERL association
Vertebral (cột sống)
Anal (hậu môn)
Cardiac (tim)
Tracheo-esophageal fistula (dò khí quản thực quản)
Renal (thận)
Limb (chi)
Hình 2: Liên kết VACTERL (cột sống, không lỗ hậu môn, dò khí quản-thực quản, thận, tim và chi)
-Ngoài ra còn gặp:
Bất thường hệ niệu – sinh dục (rất thường gặp)
Cloacal malformation (phức tạp, tiên lượng nặng)
Dị tật thần kinh trung ương
3.Liên quan di truyền
-Phần lớn ARM là sporadic (tự phát). Tuy nhiên:
Có thể liên quan bất thường nhiễm sắc thể (trisomy, microdeletion)
Một số hội chứng:
Down syndrome
Cat-eye syndrome
Nguy cơ tăng nếu: Có dị tật phối hợp hoặc có tiền sử gia đình
-Vì vậy: Khi nghi ngờ ARM → nên cân nhắc đánh giá di truyền
4.Chẩn đoán trước sinh: khó đến mức nào?
-Tỷ lệ phát hiện trước sinh trong y văn: chỉ khoảng 0 – 16% (1). Ngay cả trong nhóm nguy cơ cao với siêu âm bởi chuyên gia như trong nghiên cứu của Huijgen (2) độ nhạy phát hiện chỉ là 17/22 trường hợp (77%)
—> Nghĩa là: Ngay cả expert scan trênnhóm đã nghi ngờ vẫn có thể bỏ sót
Vì sao ARM khó chẩn đoán trước sinh?
Hậu môn là cấu trúc: Nhỏ, nằm sâu vùng tầng sinh môn
Phụ thuộc: tư thế thai, tuổi thai, kinh nghiệm người làm
Đặc biệt: ARM thấp → gần như không thấy rõ trên siêu âm
5.CÁC PHƯƠNG PHÁP CHẨN ĐOÁN HIỆN TẠI
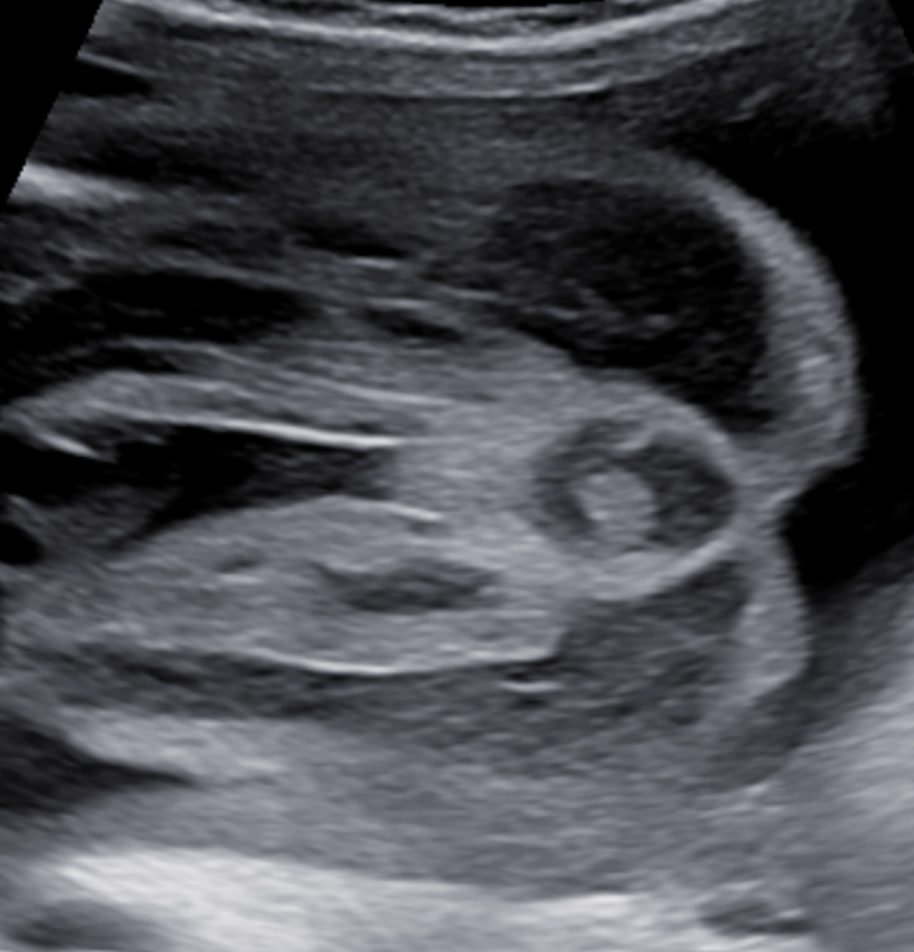
Target sign (dấu hiệu trực tiếp)
Mô tả: Trung tâm tăng âm (niêm mạc), bao quanh bởi cơ vòng giảm âm (cơ vòng hậu môn
Ưu điểm: Dễ thực hiện, được nghiên cứu kĩ
Nhược điểm:
Không phải lúc nào cũng thấy (nhất là những trường hợp tắc thấp)
Phụ thuộc tuổi thai (tốt nhất 28–32 tuần)
Có thể: không thấy trong điều kiện kỹ thuật kém (thành bụng dày, ối ít
Hình 3: dấu target điển hình ở thai bình thường
Hình 4: dấu target không điển hình ở bệnh nhân không lỗ hậu môn
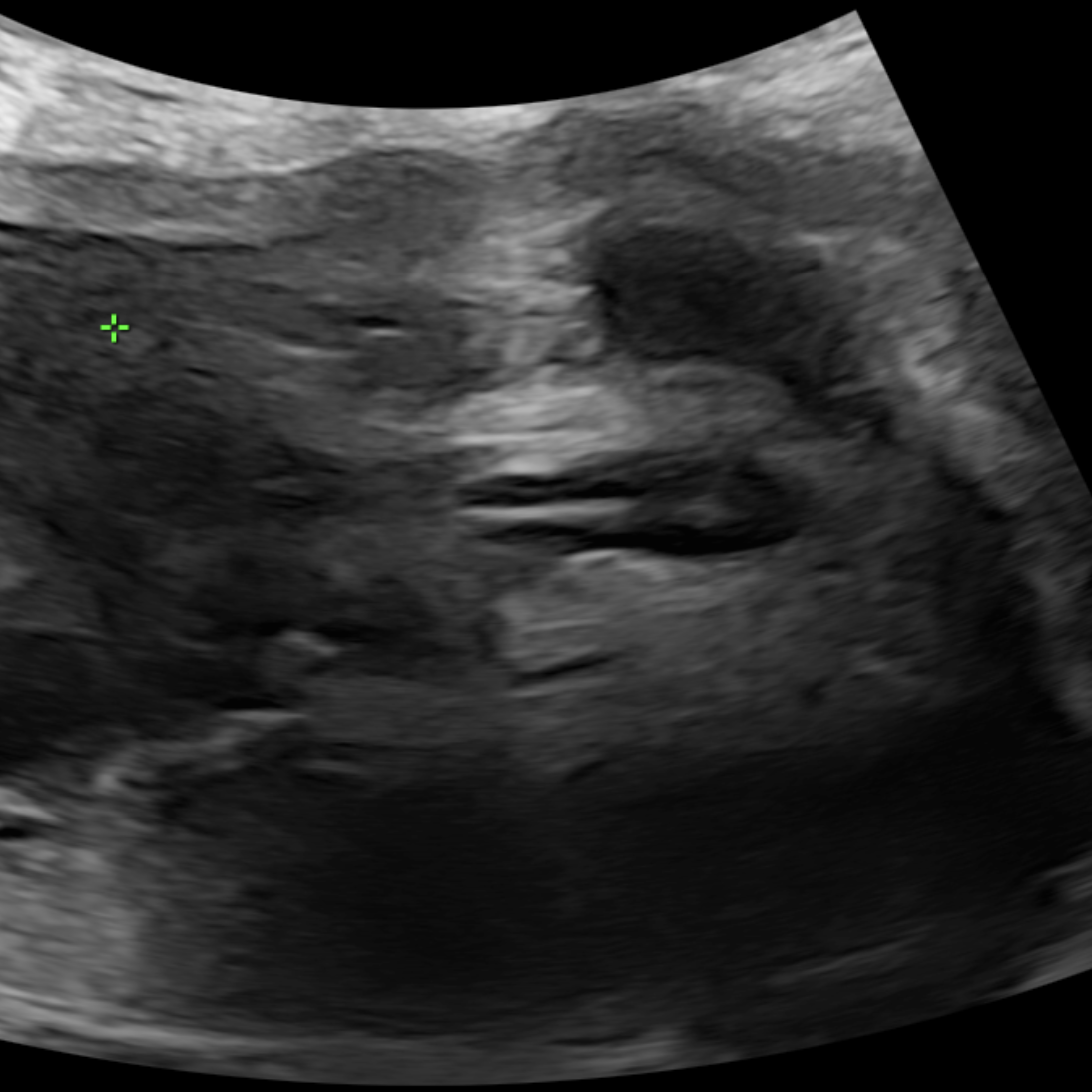
Dấu hiệu gián tiếp
Bao gồm:
Dãn ruột
Phân su tăng âm
Hydrocolpos
Bất thường sinh dục
Đa ối
Ưu điểm: Dễ nhận ra
Nhược điểm:
Độ nhạy thấp (#50% theo nghiên cứu của Huijgen)
Không đặc hiệu (có thể thấy trong những tình trạng bệnh lý khác)
Xuất hiện muộn
Hình 5: dãn đoạn cuối trực tràng ở thai nhi có bất thường không lỗ hậu môn. Nguồn: Elkan Miller (2024)
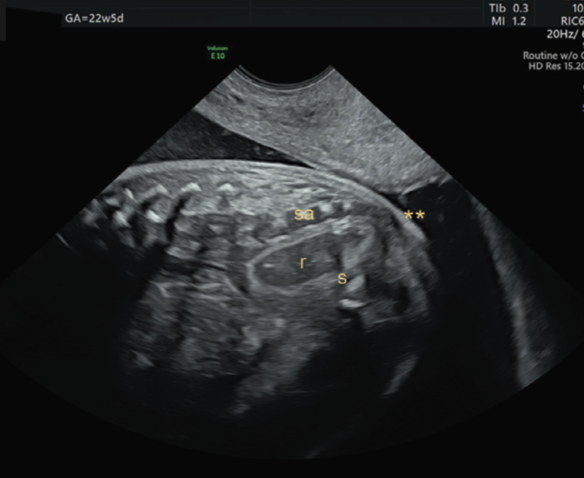
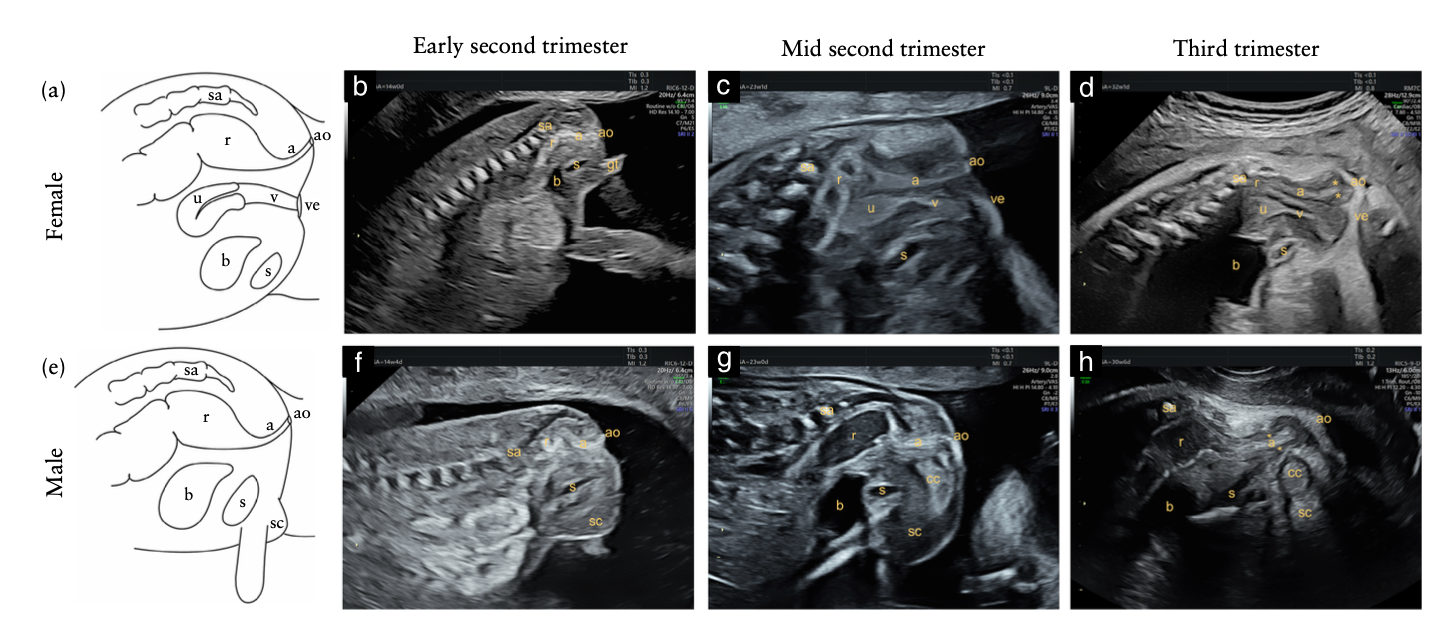
Mặt cắt dọc qua của sổ tầng sinh môn hoặc dưới xương cùng(infracoccygeal / transperineal) (3)
Ưu điểm:
Thấy toàn bộ ống hậu môn – trực tràng
Phát hiện sớm (từ ~14 tuần)
phân biệt:ARM cao (ARM thấp #65% và ARM cao-trung gian# 35%)
Nhược điểm:
Mới, chưa phổ biến
Chỉ được chứng minh trong nhóm nguy cơ cao
Có thể hạn chế ở thai lớn do lúc này xương cùng bị vôi hoá
MRI thai
Ưu điểm: Hình ảnh tốt hơn siêu âm —> có thể thấy cấu trúc rõ hơn
Nhược điểm:
Không dùng thường quy
Chi phí cao
Hình 6: khảo sát hâu môn trực tràng bằng phương pháp cắt dọc. Nguồn: Elkan Miller (2024)
6. THÔNG ĐIỆP QUAN TRỌNG TRONG THỰC HÀNH
ARM không phải là dị tật có thể tầm soát hiệu quả bằng siêu âm thường quy và cũng không nằm trong các khuyến cáo tầm soát thường quy (ISOUG, AIUM ..v.v.)
Bất thường có thể dễ bị bỏ sót nhất là những trường hợp tắc thấp, ngay cả: tại trung tâm lớn hoặc các bác sĩ có kinh nghiệm.
Dấu hiệu tầm soát bằng siêu âm : dấu target hoặc quan sát trực tiếp thấy trực tràng và quan sát trực tiếp qua cửa sổ tầng sinh môn
7.KẾT LUẬN:
Bất thường hậu môn – trực tràng là một dị tật:
Không hiếm (1/3500-1/5000) nhưng tỉ lệ phát hiện thấp (15% nếu tầm soát thường quy)
Thường đi kèm dị tật khác
Nhưng rất khó chẩn đoán trước sinh
Các phương pháp hiện tại: đều cần kinh nghiệm và hạn chế do tư thế, tuổi thai và loại tắc (cao hay thấp, đơn giản hay phức tạp)
TÀI LIỆU THAM KHẢO
Brantberg A, Blaas HG, Haugen SE, Isaksen CV, Eik-Nes SH. Imperforate anus: A relatively common anomaly rarely diagnosed prenatally. Ultrasound Obstet Gynecol. 2006 Dec;28(7):904-10. doi: 10.1002/uog.3862. PMID: 17091530.
Huijgen, D., Versteegh, H.P., Wijnen, R.M.H., Galjaard, S., Peters, N.C.J. and Sloots, C.E.J. (2025), Prenatal Ultrasound in the Diagnosis of Anorectal Malformations: Correlating Prenatal Signs With Postnatal Outcomes. Prenatal Diagnosis, 45: 35-43. https://doi.org/10.1002/pd.6723
Elkan Miller, T., Weissbach, T., Elkan, M., Zajicek, M., Kidron, D., Achiron, R., Mazaki-Tovi, S., Weisz, B. and Kassif, E. (2024), Infracoccygeal/transperineal window: new method to prenatally diagnose and classify level of anal atresia. Ultrasound Obstet Gynecol, 64: 521-527. https://doi.org/10.1002/uog.29094